この冬は早い時期からインフルエンザが大流行し、最近は感染者は減少傾向にあるようですが、各地で学級閉鎖が相次ぎ、まだまだ油断できない状況が続いているようです。
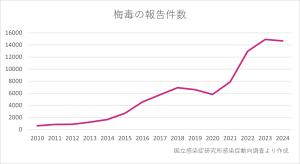
一方、近年増加している梅毒の感染者数について、国立感染症研究所は、2024年の全国の感染者数が速報値で14,663人だったことを明らかにしました。これは、現在の方法で統計を開始してから、過去2番目に多い患者数とのことです。
-300x197.png)
前年度より報告件数は減ったものの、依然として梅毒の感染者は増え続けています。
梅毒とは
梅毒は梅毒トレポネーマという病原体の感染によっておこる性感染症です。
梅毒トレポネーマがリンパ節に侵入し、時間の経過とともに血液を巡って全身に広がっていきます。
粘膜や皮膚の直接の接触によって感染するので、主に性行為やオーラルセックスやキス、アナルセックスなどによって感染します。
また、感染した妊婦の胎盤を通じて胎児に感染する場合もあります。(先天梅毒)
感染後3~6週間程度の潜伏期を経て、様々な症状が出現しますが、症状のない場合もあるので注意が必要です。
梅毒の症状
早期顕症梅毒 第Ⅰ期:感染後約3週間後、感染がおきた部位(陰部、肛門、口など)に、初期硬結(しこり)や硬性下疳(潰瘍)が見られたり、リンパ節の腫れなどの症状が出てきます。
これらは、無治療でもやがて症状がおさまってきますが、病原体がいなくなったわけではないので、他の人にうつす可能性もあります。
早期顕症梅毒 第Ⅱ期(感染後数か月):第Ⅰ期の症状が一旦消失したのち4~10週間の潜伏期を経て、手のひらや足の裏など、全身に赤い発疹(梅毒性バラ疹)が出てきます。
また、発熱、倦怠感等の全身症状に加え、泌尿器系、中枢神経系、筋骨格系の多彩な症状を呈することがあります。
第Ⅰ期同様、無治療でも数週間~数か月で症状はおさまってきます。
晩期顕症梅毒 第Ⅲ期(感染後3~10年):感染後数年が経つと、皮膚や筋肉、骨などにゴムのような腫瘍(ゴム腫)が発生することがあります。
晩期顕症梅毒 第Ⅳ期(感染後10年以上):さらに無治療のまま年数が経過すると、心臓、血管、脳などの複数の臓器に病変が生じ、場合によっては死亡に至ることもあります。
現在では、比較的早期から治療を開始する例が多く、抗菌薬が有効であることなどから、晩期顕症梅毒に進行することはほとんどありません。
梅毒の検査
血液検査と医師による診察で判断します。感染してから数週間ほどは、検査しても陽性反応が出ない潜伏期間があるため、感染後3週間ほど経過してから検査結果を確認する必要があります。
梅毒の治療
梅毒にはペニシリン系などの抗菌薬が使用されます。国内では、抗菌薬の内服治療が一般的に行われてきましたが、2021年9月に梅毒の世界的な標準治療薬であるベンジルペニシリンベンザチン筋注製剤の国内での製造販売が承認され、現在ではベンジルペニシリンベンザチンの筋肉注射による治療も行われています。また、神経梅毒などの場合は、抗菌薬の点滴により治療が行われます。
内服治療の場合、内服期間は病期などを考慮して医師が判断します。一度症状がなくなっても、医師の許可を得るまでは自己判断で薬の服用や治療ををやめることはせず、医師が治療を終了とするまで、根気強く治療を続けることが大切です。。
梅毒の予防
コンドームを使用することで予防の効果はありますが、コンドームが覆わない部分の皮膚や粘膜に症状があると感染します。
梅毒は、治療をしなくても症状がなくなることがありますが、自然に治ることはありません。
早期に治療を行えば治る病気ですので、異常があった場合は早めに検査し、医療機関を受診しましょう。その際、大切な人を守るため、パートナー等と一緒に検査を受けることも大切です。
また、一度完治しても、感染を繰り返すことがありますので、再感染の予防が必要です。

≪参照資料≫
梅毒に関するQ&A(厚生労働省ホームページ)
梅毒とは(国立感染症研究所)
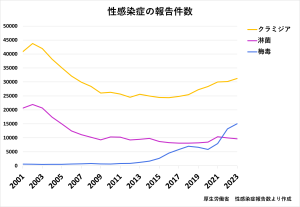
日本の梅毒症例の動向について(国立感染症研究所)












-300x197.png)



